性激素六项与AMH检测:谁才是生育力评估的「金标准」?
问题描述:

谢医生
妊娠期糖尿病、妊娠期高血压疾病、腹痛、流产、发育不良
在备孕咨询和妇科检查中,性激素六项和抗缪勒氏管激素(AMH)检测总是被反复提起。许多女性拿着报告单满脸困惑:这两个检查明明都和激素相关,为什么医生要同时开单?它们的数据结果又该如何解读?今天我们就从医学原理和临床案例出发,说透这两项检测的真实作用。
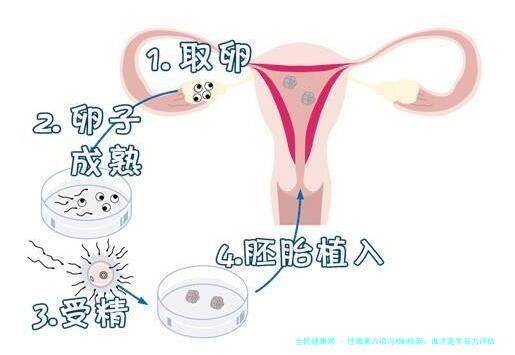
一、检测目标根本不在同个赛道
上周接诊的28岁李女士就是典型案例,她拿着性激素报告单追问:“医生,我FSH(促卵泡激素)数值正常,为什么AMH只有0.8?”这个问题正好揭示了二者的本质区别。性激素六项像实时监控摄像头,捕捉的是当前月经周期内的激素波动,比如排卵期雌激素飙升、黄体期孕酮升高这些动态变化。而AMH更像是卵巢储备的年度审计报告,反映的是卵泡存量这个长期指标。
2021年《生殖医学杂志》的研究数据显示,在35岁以上女性中,AMH检测预测卵巢储备功能的准确度达92%,而基础FSH检测的准确率仅有68%。就像天气预报和年降水量统计的关系,前者告诉你今天是否下雨,后者告诉你这个地区整体干旱程度。
二、适用场景存在明显差异
临床中遇到的多囊卵巢综合征患者最说明问题。25岁的陈小姐月经紊乱3年,性激素六项显示睾酮偏高、LH/FSH比值>3,结合B超显示的项链征,确诊为典型多囊。这种情况下AMH虽然也会升高,但只能作为辅助证据。反观38岁准备试管婴儿的张女士,AMH值1.2提示卵巢储备不足,医生立即调整促排方案,最终成功**5枚。
三甲医院生殖中心数据显示,在辅助生殖治疗中,AMH预测**数量的准确率比基础性激素检测高出40%。特别是在月经不规律的患者中,AMH检测避免了传统检测需要特定时间抽血的局限,这点在急诊入周的案例中尤为关键。
三、临床诊断需要组合出拳
上个月遇到个特殊病例:32岁刘女士AMH值0.6显示卵巢早衰,但性激素六项中FSH忽高忽低。我们安排连续三个月的激素监测,结合窦卵泡计数,最终确诊为压力性卵巢功能波动。这个案例印证了2023年《妇产科学》的最新观点:AMH检测需要动态观察,单次检测可能有15%的误差率。
更有意思的是,在子宫内膜异位症患者中,AMH值可能被病灶产生的炎性因子人为压低。这时候结合性激素中的CA125指标,才能避免误判。就像侦探破案,单一证据容易误导,证据链完整才能真相大白。
四、检查选择要看具体需求
建议月经规律的年轻女性,在常规孕前检查中选择性激素六项即可。但以下三种情况必须检测AMH:①35岁以上备孕女性;②有卵巢手术史或放化疗史;③家族中有早绝经史。去年遇到位26岁乳腺癌康复患者,化疗前AMH检测值2.8,**手术后两年复查降至0.4,这个数据直接影响了她的生育规划。
需要提醒的是,AMH检测也有盲区。它无法反映卵子质量,就像知道仓库里有多少粮食,但不知道有没有发霉。所以临床上遇到AMH正常但反复流产的患者,我们还会建议做卵泡液代谢组学分析。
总的来说,性激素六项和AMH检测就像汽车的仪表盘和里程表,一个监控实时运行状态,一个记录发动机寿命。没有谁更准确,只有是否对症。下次拿到检测报告时,不妨问问医生:“这个数值对应我现在的什么状况?接下来需要怎样干预?”毕竟,数据背后的临床解读,才是打开生育之门的金钥匙。
特别声明:
1、本文由全民健康网整理发布,未经许可禁止转载、抄袭及引用,本文永久地址:https://www.qm120.com/pgd/q42371.html
2、本站所有内容均不能代替医生的当面诊断,内容仅供参考,请在专业医师指导下操作,本站不承担由此引起的任何责任。
相关推荐
RELATE-
合生元益生菌六个月的婴儿用量是多少?
我家宝宝目前六个月大,前段时间带出去和姐妹聚会的时候,听朋友讲,宝宝这个时候可以给吃一点合生元益生菌,说是可以可以调节人的肠道菌群,抑制致病菌的生长。所以就买一些,虽然买了,但我不知道给孩子吃好多,所以就想着来这里问问大家,希望有知道的小伙伴可以告诉我一下,谢谢啦。
#儿童健康
钱医生
-
想知道改善婴儿舟状头定型枕用u型好一些还是o型好?
我这几天给孩子洗澡的时候才发现,孩子有舟状头的偏向,瞬时我就有点害怕孩子的头从此就这样不美观了,于是我在网上寻找各种能够帮助改善孩子头型的方法,很多人在推荐U型枕,因为它能够很好地固定宝宝的头型,但是又有很多人推荐o型枕,说这个效果会更好,我一时之间不知道应该选择哪个枕头,所以就想问问这两款到底哪个对宝宝而言更加好呢?
#宝宝护理
钱医生