胎膜积血是指在妊娠早期,绒毛膜与子宫壁之间出现血液积聚的现象,通常与胎盘边缘血管破裂或蜕膜出血相关。临床表现为阴道出血、腹痛或超声检查发现宫腔内异常液性暗区。根据积血量的不同,其处理方案存在显著差异。研究表明,当积血面积小于孕囊面积的30%时,多数孕妇可通过卧床休息和药物干预实现自然吸收;而积血范围过大则可能引发宫腔压力升高,导致胎盘剥离或感染风险。
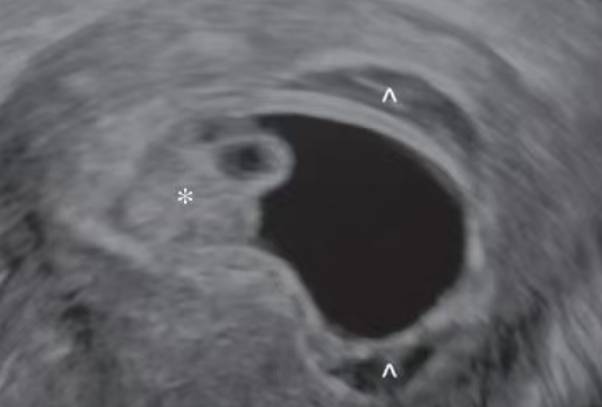
一、判断保胎可行性的关键指标
超声检查是评估胎膜积血严重程度的核心手段。当积血区域最大径线超过5厘米或积血量>50ml时,医学界普遍认为保胎成功率显著降低。此时可能出现胎心异常、孕酮水平持续下降等危险信号。值得注意的是,积血位置同样影响预后——若积血位于胎盘附着处或伴随绒毛膜隆起,即便积血量未达临界值,也需警惕妊娠结局不良的可能性。
二、不建议强行保胎的三种情况
临床实践中,医生会综合孕妇年龄、既往流产史、出血持续时间及胚胎发育情况制定个体化方案。当出现以下情况时,通常不建议强行保胎:
①积血导致宫腔压力持续升高,引发不可逆性子宫收缩;
②连续监测显示胚胎生长停滞超过2周;
③继发宫内感染指标(如C反应蛋白升高、发热等)。
此时及时终止妊娠可降低弥散性血管内凝血等严重并发症风险,并为后续生殖健康管理争取时间窗口。
需要强调的是,无论选择何种处理方式,孕妇都需接受规范化的随访监测。对于放弃保胎的病例,应通过病理学检查明确出血原因,排查抗磷脂综合征、凝血功能异常等潜在疾病,为再次妊娠提供科学指导。